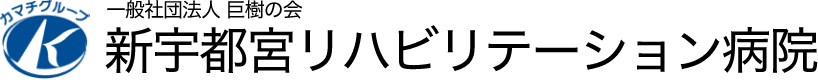当院での取り組み
- HOME
- 当院のご案内 - 当院での取り組み
当院での取り組み
真心をこめた看護と、チーム医療で患者さんを
24時間365日サポートします。
急性期病院での治療後の患者さんに、より良いリハビリテーション医療を提供するために、幅広い要望にお応えできる体制を整えております。
チーム医療
各病棟において、チーム医療で患者さんと、そのご家族を支えます。
各スペシャリストが施設内に揃うことで、「リハビリテーションだけ」「治療だけ」ではなく、入院時から在宅復帰・社会復帰を実現するまで、段階に合わせた適切なサポートを行います。
専従医師による診療体制
脳血管障害、整形外科や脳外科の術後、急性期を脱した状態では、身体機能の回復を図るため、リハビリテーションが絶対的に必要です。当院では回復期リハビリテーション病棟専従医資格を取得した医師を各病棟に配置し、多職種のスタッフがチーム一丸となり、質の良い医療を提供しています。
摂食嚥下サポートチーム(SST)
「摂食嚥下サポートチーム(SST:Swallowing Support Team)」のチームメンバーは、医師・看護師・言語聴覚士・歯科衛生士・管理栄養士の多職種連携で構成されています。
摂食嚥下サポートチーム(SST)の主な取り組み
脳血管障害(脳梗塞や脳出血)、頭頸部癌の術後、加齢による筋力の低下、長期の絶食などにより、経口で十分に栄養を摂ることが難しい、患者さんの診断・評価・訓練等を行っております。また、気管切開術を受けている方については、抜去に向けて様々なサポートを行っています。
- ・MT抜去の実績(R4.9~R5.8)

- ・気管カニューレ抜去の実績(R4.9~R5.9)

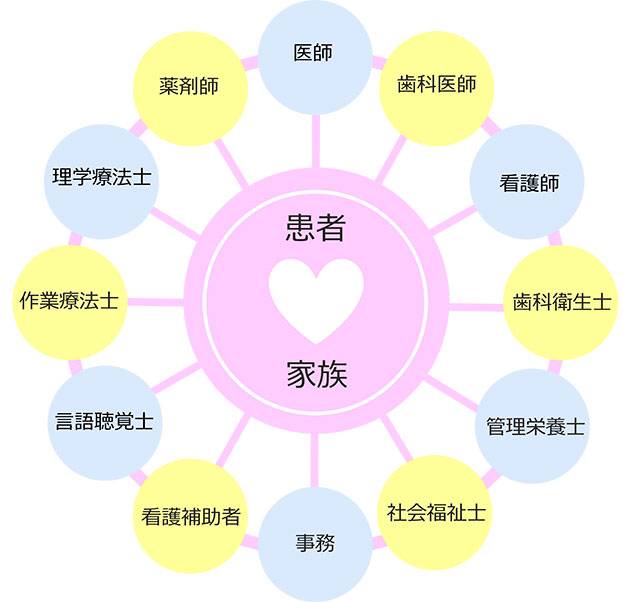
嚥下内視鏡検査(VE)
鼻咽腔喉頭ファイバー(内視鏡)を挿入して、直視下で嚥下状態を観察する検査
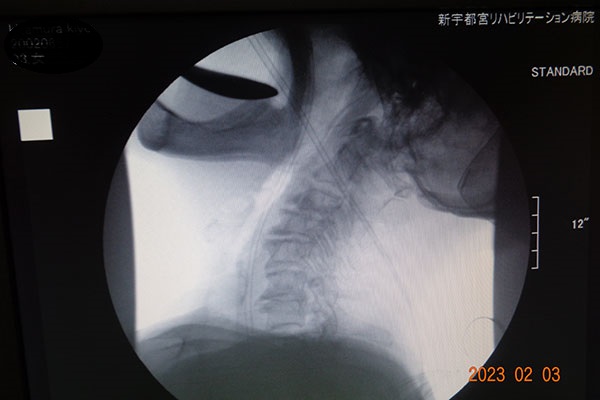
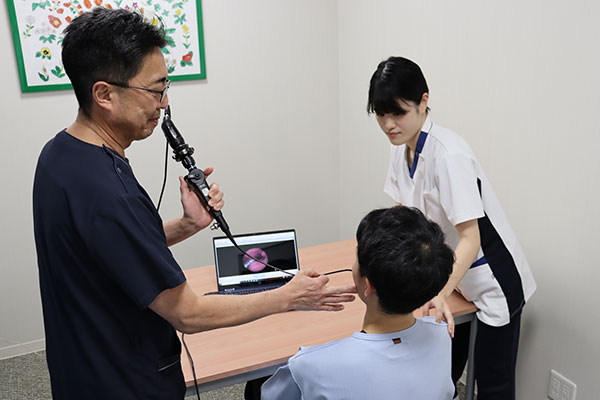
嚥下造影検査(VF)
造影剤を使用し、X線透視下にて嚥下状態を観察する検査
栄養サポートチーム(NST)
「栄養サポートチーム(NST:Nutrition Support Team)」のチームメンバーは、医師・看護師・薬剤師・管理栄養士・理学療法士・言語聴覚士・歯科医師・歯科衛生士の多職種連携で構成されています。
栄養サポートチーム(NST)の主な取り組み
- ・週に1度の回診を行い、患者さんの栄養状態を管理しています。
- ・血液検査や体組成測定による栄養状態の把握、評価、栄養治療計画の見直しをします。
- ・患者さん一人ひとりに適した栄養摂取方法を検討します。
- ・経腸栄養の患者さんには、経口摂取とすることを目指します。
- ・栄養管理に伴う合併症を予防、治療に貢献します。

褥瘡予防対策チーム(WCT)
褥瘡(じょくそう)予防対策チーム(WCT:W C T )のチームメンバーは、専門の医師・看護師・薬剤師・管理栄養士·理学療法士等、多職種連携で構成されています。
褥瘡対策チーム(WCT)の主な取り組み
月に2回病棟スタッフと連携し「褥術ゼロ」を目指し褥癒回診を行っています。また、定期的に研修会を実施し、褥療予防対策のレベルアップを図っています。

当院におけるリハビリテーションの役割
患者さんの体調に合わせ、一日最大3時間のリハビリテーションを提供し、少しでも早い時期に離床を促し、活動できるようサポートします。平日のみではなく、土・日・祝日もリハビリテーションを提供します。
理学療法PT(Physical Therapy フィジカル・セラピー)
理学療法では、寝返りや起き上がり、座る、立つ、歩くなどの日常生活を行う上で、基本となる動作の安定と、移動手段の獲得に向けてリハビリテーションを行っています。
また、温熱・光線・電気などを用いた治療や、マシーンを使ったトレーニングで、社会復帰に必要な体力面の強化を行います。
-
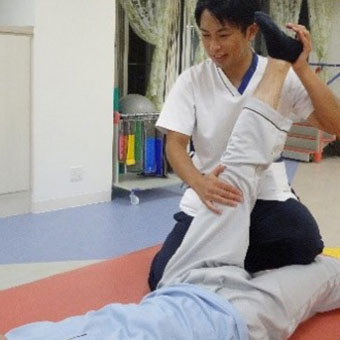
関節可動域訓練
-
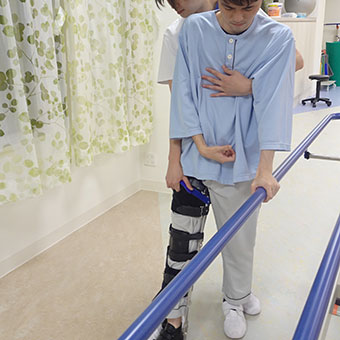
装具を使った訓練
-

歩行訓練
-
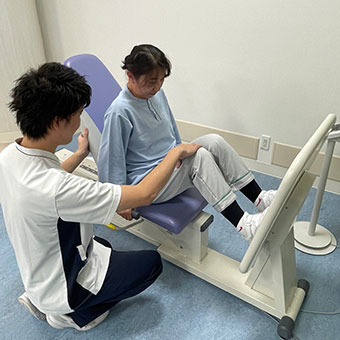
筋力トレーニング
作業療法OT(Occupational Therapy オキュペイショナル・セラピー)
作業療法では、着替えや歯磨き、箸やスプーンを使うといった訓練をはじめ、必要に応じて掃除、洗濯、調理といった生活動作の自立に向けて訓練を行います。
家事動作や職場復帰のために必要な訓練および、園芸、書道、折り紙やゲームなどのレクリエーションや、趣味を取り入れた活動を通じて、手の操作性や注意力の回復を目指します。
-

指先を使った作業活動訓練の一例
-

生活動作訓練の一例
言語聴覚療法ST(Speech Therapy スピーチ・セラピー)
言語聴覚療法では、脳損傷などにより生じた言語や聴覚、嚥下(飲み込み)機能の低下に対し、訓練を行います。
機器を使用したり、またはジェスチャーや描画などによって、他者とコミュニケーションをとれるよう訓練を行います。
飲み込みに障害がある方には食事をより安全に、よりおいしく、そして楽しく食べられるよう、摂食機能の回復と維持を図ります。
-
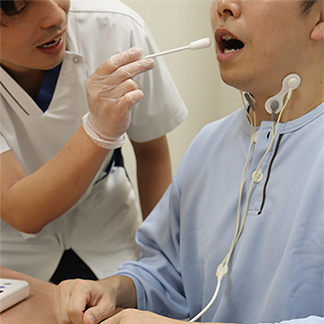
嚥下訓練
-


高次脳機能訓練
24時間体制でサポートする回復期看護の役割
患者さんが日常生活を自力で行えるように、診療上のサポートや精神面のケア、医師の診療の補助など幅広い役割を担っています。
「24時間リハビリテーション」の考えのもと、看護師と看護補助者が関わっていく「リハビリテーション看護」を実施しています。離床活動や社会交流を病棟のなかでできる環境づくりも重要なポイントです。
ご家族の精神面なフォローアップなどもおこない円滑に退院できるように支援しています。
1日の業務スケジュール(日勤の一例)
病院で働く看護師の1日を出勤から勤務終了まで、時系列で紹介します。
※内容は配属先や勤務形態で異なります。
【出勤】
8:30 夜勤者からの引継ぎ

9:00 バイタルサイン測定、症状観察

10:00 薬の確認

12:00 食事介助
13:00 ランチタイム

14:00 多職種カンファレンス

14:30 歩行訓練

15:00 レクレーション

16:00 電子カルテ入力

16:30 夜勤者への引継ぎ

17:00 退勤
体調管理
毎日リハビリテーションができる体調管理が最も重要です。入院中の事故を防ぎ、睡眠・排泄、食事の摂取状態、体調の変化、褥瘡などの有無、転倒のリスクなどを、常に観察しています。

バイタルサイン測定
毎日、体温・血圧・脈拍などを測定し、体調の変化を確認します。

水分補給
リハビリテーション後の水分補給も大切です。飲水がうまくできない場合は介助します。
入浴の介助
入浴は週3回実施しています。患者さんの状態に合わせて機械浴槽も使用します。
社会交流
ベッド上での生活を極力避けて、デイルームなどで、積極的に参加していただけるようなレクリエーションを企画しています。限られた病棟生活の中で、いかに活動量を増やしていけるかが、在宅復帰への鍵です。

精神的支援
状況を受け入れられずに悩まれる患者さんもいらっしゃいます。日々の看護において、このような悩みを乗り越えるための精神的な支援として、患者さんの日常の観察や状況に応じた声かけも重要です。

日常生活介助
訓練でできるようになった、歩く・身支度・入浴・トイレなどの動作を、病棟で日常的に継続して行えるように、看護師や看護補助者がサポートしています。

ベッド移乗
事故やケガがないよう、患者さんの状態に合わせてサポートします。
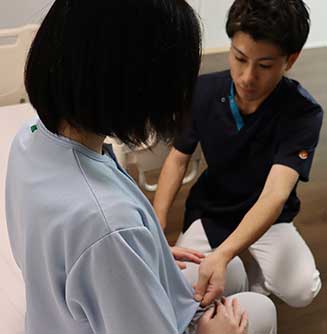
着替え見守り
着替えが一人でできるように「時間がかかっても見守る」看護も大切です。

食事介助
必要に応じて食事の動作をサポートします。

口腔ケア
肺炎予防のために口腔ケアは重要です。
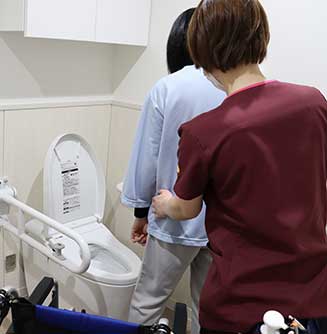
トイレ介助
夜間でも、患者さんの状態に応じてトイレの介助を行い、一日でも早くオムツが外せるよう援助しています。
排泄自立の取り組み
トイレで排泄することは、人としての尊厳を保つための大切な要素です。当院では極力オムツを使用せず、トイレでの排泄を促しています。
在宅復帰へ向けたサポート
定期面談
月に一度、患者さんとご家族、スタッフ(医師・看護師・リハビリテーションスタッフ・医療ソーシャルワーカー等)が集まって面談を行います。治療計画や現在の患者さんの状態をご説明し、今後の目標などを話し合います。

家屋調査
退院前にスタッフが一緒にご自宅に伺い、改修工事や補助具の取り付け、各種保険の申請など、退院後に生活しやすいようにアドバイスさせていただきます。また、ご自宅の段差に合わせた訓練など、調査結果を日々の訓練にも取り入れます。


カンファレンス
医師・看護師・リハビリテーションスタッフ・医療ソーシャルワーカーで週に1回病棟カンファレンスを実施しています。患者さんひとりひとりの方向性の確認、面談でのご家族への説明内容をチームで共有しています。